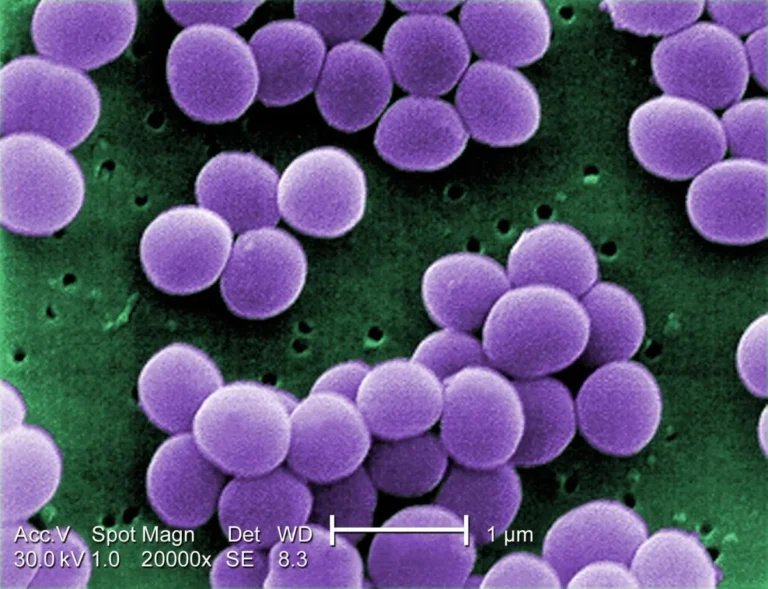
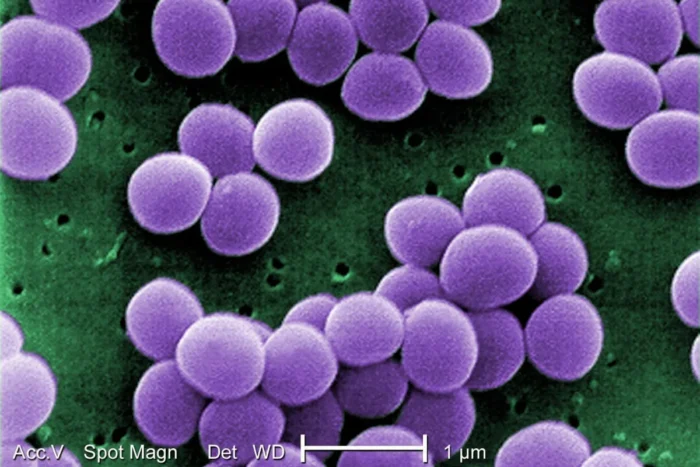
Uma bactéria historicamente associada a infecções hospitalares começou a ganhar espaço fora desses ambientes e atingir mais as comunidades. É o que revela um estudo conduzido por pesquisadores da Escola Paulista de Medicina da Unifesp em parceria com a Afip (Associação Fundo de Incentivo à Pesquisa), que analisou mais de 51 mil exames laboratoriais ao longo de uma década no estado de São Paulo.
O foco da pesquisa é a Staphylococcus aureu, bactéria comum no organismo humano, mas que pode se tornar um problema quando adquire resistência a antibióticos. Nesse caso, passa a ser chamada de MRSA (Staphylococcus aureus resistente à meticilina), uma variante mais difícil de tratar.
“De cada 10 pessoas, cerca de três carregam essa bactéria na pele ou nas mucosas, e a maioria nem sabe”, explica o infectologista Carlos Veiga Kiffer, pesquisador da Unifesp e um dos autores do estudo, em entrevista à CNN. “O problema é quando ela causa infecção — e mais ainda quando se torna resistente aos antibióticos mais simples.”
As infecções mais comuns causadas pela Staphylococcus aureus são conhecidas da população: foliculite, espinhas, abscessos e celulite (no sentido médico, não estético). A preocupação cresce quando essas infecções deixam de responder aos antibióticos convencionais.
“A oxacilina é uma base segura para tratar essas infecções com medicamentos orais simples, muitas vezes em casa. Quando há resistência,o tratamento se complica”, afirma Kiffer.
Crescimento fora dos hospitais
Os dados mostram uma mudança importante no comportamento da bactéria. Enquanto os casos de MRSA em hospitais apresentaram queda média anual de 2,48%, as infecções na comunidade cresceram cerca de 3,61% ao ano.
Entre os exames realizados fora de hospitais — em unidades básicas de saúde e laboratórios –, 22% já indicavam resistência à meticilina. No total, 43% das infecções por Staphylococcus aureus eram causadas por cepas resistentes.
“Isso significa que o fenômeno não é raro. Ele existe, está aumentando e precisa ser levado a sério”, destaca o pesquisador. “Hoje, podemos dizer que é um problema de tamanho significativo.”
Segundo ele, o avanço da MRSA fora do ambiente hospitalar já era conhecido em países como Estados Unidos, Japão e nações europeias desde a década de 1990. No Brasil, porém, faltava dimensionar o tamanho do problema.
Foram analisadas amostras provenientes de 639 unidades de saúde, entre hospitais, prontos-socorros, laboratórios e unidades básicas, distribuídas pelo estado.
Essa metodologia permitiu mapear a distribuição dos casos e identificar áreas com maior concentração de infecções resistentes, especialmente na região central da capital paulista e em municípios do litoral.
Embora os números não sejam exatos — os próprios autores reconhecem limitações na classificação entre casos hospitalares e comunitários –, eles são suficientes para indicar uma tendência consistente de crescimento.
Risco epidemiológico e impacto clínico
O avanço da MRSA na comunidade representa um risco epidemiológico direto, especialmente porque pode comprometer o tratamento inicial de infecções comuns.
“Existe um risco real de que uma infecção simples de pele não responda ao antibiótico prescrito”, afirma Kiffer. “E isso pode atrasar o tratamento adequado.”
O problema, segundo ele, não está em um “erro médico”, mas na falta de informação e de sistemas de vigilância que orientem a prática clínica fora dos hospitais.
O estudo também identificou maior incidência de infecções resistentes em crianças e idosos, considerados grupos mais vulneráveis. Embora as causas não tenham sido investigadas diretamente, hipóteses incluem maior exposição em ambientes coletivos, dependência de cuidados e fatores socioeconômicos.
“Aglomeração populacional, desigualdade social e condições de higiene podem influenciar, mas isso ainda precisa ser estudado com mais profundidade”, afirma o pesquisador.
Ainda, um dos principais pontos de alerta levantados pelo estudo é a ausência de um sistema nacional robusto de monitoramento da resistência bacteriana fora do ambiente hospitalar.
“O Brasil tem iniciativas importantes, especialmente para infecções hospitalares, mas não possui um programa integrado e contínuo para vigilância de bactérias na comunidade”, diz o especialista.
Ele defende a criação de uma política pública estruturada, com financiamento e diretrizes claras. “Precisamos de um programa que não dependa de governos específicos, como já existe para vacinação ou tuberculose.”
Entre as soluções apontadas estão o fortalecimento da atenção primária, integração de dados laboratoriais, criação de sistemas sentinela e campanhas de conscientização sobre o uso adequado de antibióticos.
No curto prazo, o estudo já cumpre um papel importante: alertar profissionais de saúde. “O médico precisa considerar que pode estar diante de uma bactéria resistente, mesmo fora do hospital”, afirma Kiffer.
Os pesquisadores pretendem ampliar o estudo, incluindo novas bases de dados e outras bactérias relevantes. Também querem investigar os fatores que explicam a distribuição desigual dos casos no território.
“Isso é uma linha de pesquisa para a vida inteira”, diz Kiffer. “Agora que conseguimos dimensionar o problema, o próximo passo é entender por que ele acontece e como enfrentá-lo.”
Fonte: CNN Brasil
Foto: CDC/ Matthew J. Arduino, DRPH/Wikimedia Commons